Apvaisinimas in vitro (IVF)
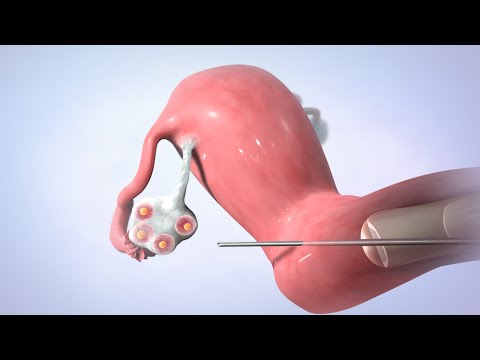
Apvaisinimas in vitro (IVF) yra moters kiaušialąstės ir vyro spermos sujungimas laboratoriniame inde. In vitro reiškia ne kūne. Tręšimas reiškia, kad sperma prisitvirtino prie kiaušinio ir pateko į jį.
Paprastai kiaušialąstė ir spermatozoidai yra apvaisinti moters kūne. Jei apvaisintas kiaušinėlis prisitvirtina prie gimdos gleivinės ir toliau auga, maždaug po 9 mėnesių gimsta kūdikis. Šis procesas vadinamas natūralia arba nepagalbama koncepcija.
IVF yra pagalbinio apvaisinimo technologijos (ART) forma. Tai reiškia, kad moteriai pastoti naudojama speciali medicinos technika. Dažniausiai bandoma, kai nepavyko kitos, ne tokios brangios vaisingumo technikos.
Yra penki pagrindiniai IVF žingsniai:
1 žingsnis: stimuliacija, dar vadinama super ovuliacija
- Kiaušinių gamybai padidinti moteriai skiriami vaistai, vadinami vaisingumo vaistais.
- Paprastai moteris gamina vieną kiaušinį per mėnesį. Vaistai nuo vaisingumo liepia kiaušidėms gaminti kelis kiaušinius.
- Šio žingsnio metu moteris reguliariai atliks transvaginalinius ultragarsinius tyrimus, kad ištirtų kiaušides ir atliktų kraujo tyrimus, kad patikrintų hormonų kiekį.
2 žingsnis: kiaušinių paėmimas
- Atliekama nedidelė operacija, vadinama folikulo aspiracija, siekiant pašalinti kiaušinėlius iš moters kūno.
- Operacija dažniausiai atliekama gydytojo kabinete. Moteriai bus skiriami vaistai, todėl ji nejaučia skausmo procedūros metu. Sveikatos priežiūros paslaugų teikėjas, naudodamas ultragarso vaizdus, į makštį įkiša ploną adatą į kiaušidę ir maišelius (folikulus), kuriuose yra kiaušiniai. Adata sujungta su siurbimo įtaisu, kuris po vieną ištraukia kiaušinėlius ir skysčius iš kiekvieno folikulo.
- Procedūra kartojama kitai kiaušidei. Po procedūros gali būti šiek tiek mėšlungis, tačiau jis praeis per dieną.
- Retais atvejais kiaušialąstėms pašalinti gali prireikti dubens laparoskopijos. Jei moteris negamina arba negali duoti kiaušinių, gali būti naudojami paaukoti kiaušiniai.
3 žingsnis: Apvaisinimas ir apvaisinimas
- Vyro sperma dedama kartu su geriausios kokybės kiaušiniais. Spermos ir kiaušinio maišymas vadinamas apvaisinimu.
- Kiaušiniai ir spermatozoidai laikomi aplinkoje kontroliuojamoje kameroje. Spermatozoidai dažniausiai į kiaušialąstę patenka (apvaisina) praėjus kelioms valandoms po apvaisinimo.
- Jei gydytojas mano, kad apvaisinimo tikimybė yra maža, spermatozoidai gali būti tiesiogiai sušvirkščiami į kiaušinį. Tai vadinama intracitoplazmine spermos injekcija (ICSI).
- Daugelis vaisingumo programų paprastai atlieka kai kurių kiaušinių ICSI, net jei viskas atrodo normalu.
4 žingsnis: embrionų kultūra
- Kai apvaisintas kiaušinis dalijasi, jis tampa embrionu. Laboratorijos darbuotojai reguliariai tikrins embrioną, kad įsitikintų, ar jis tinkamai auga. Maždaug per 5 dienas įprastas embrionas turi keletą ląstelių, kurios aktyviai dalijasi.
- Poros, kurios turi didelę riziką perduoti genetinį (paveldimą) sutrikimą vaikui, gali apsvarstyti genetinę diagnozę prieš implantaciją (PGD). Procedūra dažniausiai atliekama praėjus 3–5 dienoms po apvaisinimo. Laboratorijos mokslininkai pašalina vieną ląstelę ar ląsteles iš kiekvieno embriono ir patikrina medžiagą, ar nėra specifinių genetinių sutrikimų.
- Pasak Amerikos reprodukcinės medicinos draugijos, PGD gali padėti tėvams nuspręsti, kuriuos embrionus implantuoti. Tai sumažina galimybę perduoti sutrikimą vaikui. Ši technika yra prieštaringa ir nėra siūloma visuose centruose.
5 žingsnis: embriono perkėlimas
- Embrionai į moters įsčias įdedami praėjus 3–5 dienoms po kiaušialąstės paėmimo ir apvaisinimo.
- Procedūra atliekama gydytojo kabinete, kai moteris budi. Gydytojas į moters makštį, per gimdos kaklelį ir į gimdą įkiša ploną vamzdelį (kateterį) su embrionais. Jei embrionas prilimpa (implantuojasi) gimdos gleivinėje ir auga, atsiranda nėštumas.
- Į gimdą vienu metu gali būti dedamas daugiau nei vienas embrionas, dėl kurio gali atsirasti dvyniai, trynukai ar dar daugiau. Tikslus embrionų skaičius yra sudėtingas klausimas, kuris priklauso nuo daugelio veiksnių, ypač nuo moters amžiaus.
- Nenaudoti embrionai gali būti užšaldyti ir implantuoti arba paaukoti vėliau.
IVF atliekamas siekiant padėti moteriai pastoti. Jis naudojamas daugybei nevaisingumo priežasčių gydyti, įskaitant:
- Moters amžius (motinos amžius)
- Pažeisti arba užsikimšę kiaušintakiai (gali atsirasti dėl dubens uždegiminės ligos arba prieš tai atliktos reprodukcinės operacijos)
- Endometriozė
- Vyrų nevaisingumas, įskaitant sumažėjusį spermatozoidų kiekį ir blokavimą
- Nepaaiškinamas nevaisingumas
IVF apima daug fizinės ir emocinės energijos, laiko ir pinigų. Daugelis nevaisingumo problemų turinčių porų kenčia nuo streso ir depresijos.
Moterims, vartojančioms vaisingumo vaistus, gali būti pilvo pūtimas, pilvo skausmai, nuotaikų kaita, galvos skausmai ir kiti šalutiniai poveikiai. Pakartotinės IVF injekcijos gali sukelti mėlynes.
Retais atvejais vaisingumo vaistai gali sukelti kiaušidžių hiperstimuliacijos sindromą (OHSS). Ši būklė sukelia skysčių kaupimąsi pilve ir krūtinėje. Simptomai yra pilvo skausmas, pilvo pūtimas, greitas svorio padidėjimas (10 svarų arba 4,5 kilogramų per 3–5 dienas), sumažėjęs šlapinimasis, nepaisant geriamo daug skysčių, pykinimas, vėmimas ir dusulys. Lengvus atvejus galima gydyti lovos režimu. Sunkesniais atvejais reikia išpilti skysčio adatą ir galbūt hospitalizuoti.
Medicinos tyrimai iki šiol parodė, kad vaisingumo vaistai nėra susiję su kiaušidžių vėžiu.
Kiaušinių paėmimo rizika apima anestezijos, kraujavimo, infekcijos ir kiaušides supančių struktūrų, tokių kaip žarnynas ir šlapimo pūslė, pažeidimus.
Į gimdą įdėjus daugiau nei vieną embrioną, kyla daugiavaisio nėštumo rizika. Vienu metu nešiojant daugiau nei vieną kūdikį, padidėja priešlaikinio gimdymo ir mažo gimimo svorio rizika. (Tačiau net ir vienam kūdikiui, gimusiam po IVF, yra didesnė neišnešiojimo ir mažo gimimo svorio rizika.)
Neaišku, ar IVF padidina apsigimimų riziką.
IVF yra labai brangus. Kai kuriose, bet ne visose valstijose galioja įstatymai, sakantys, kad sveikatos draudimo kompanijos privalo pasiūlyti tam tikrą aprėptį. Tačiau daugelis draudimo planų neapima nevaisingumo gydymo. Į vieno IVF ciklo mokestį įeina išlaidos vaistams, chirurgijai, anestezijai, ultragarsui, kraujo tyrimams, kiaušinių ir spermos apdorojimui, embrionų laikymui ir embrionų perkėlimui. Tiksli viso vieno IVF ciklo bendra suma skiriasi, tačiau gali kainuoti daugiau nei 12 000–17 000 USD.
Po embriono perkėlimo moteriai gali būti liepta ilsėtis likusią dienos dalį.Visiškas lovos režimas nėra būtinas, nebent padidėja OHSS rizika. Dauguma moterų kitą dieną grįžta prie įprastos veiklos.
Moterys, kurioms atliekamas IVF, 8–10 savaičių po embriono perkėlimo kasdien turi vartoti hormono progesterono šūvius ar tabletes. Progesteronas yra kiaušidžių natūraliai gaminamas hormonas, kuris paruošia gimdos gleivinę (gimdą), kad embrionas galėtų prisijungti. Progesteronas taip pat padeda implantuotam embrionui augti ir įsitvirtinti gimdoje. Moteris po nėštumo gali tęsti progesterono vartojimą 8–12 savaičių. Per mažas progesterono kiekis ankstyvosiomis nėštumo savaitėmis gali sukelti persileidimą.
Maždaug 12–14 dienų po embriono perkėlimo moteris grįš į kliniką, kad būtų galima atlikti nėštumo testą.
Nedelsdami paskambinkite savo paslaugų teikėjui, jei turite IVF ir turite:
- Karščiavimas viršija 100,5 ° F (38 ° C)
- Dubens skausmas
- Stiprus kraujavimas iš makšties
- Kraujas šlapime
Statistika įvairiose klinikose skiriasi ir turi būti atidžiai stebima. Tačiau pacientų populiacijos kiekvienoje klinikoje yra skirtingos, todėl nurodyti nėštumo rodikliai negali būti naudojami kaip tikslūs nurodymai, kad viena klinika yra geriau nei kita.
- Nėštumo rodikliai atspindi moterų, pastojusių po IVF, skaičių. Bet ne visi nėštumai sukelia gyvą gimdymą.
- Gyvas gimstamumas atspindi moterų, pagimdžiusių gyvą vaiką, skaičių.
Gyvo gimstamumo perspektyva priklauso nuo tam tikrų veiksnių, tokių kaip motinos amžius, ankstesnis gyvas gimimas ir vieno embriono perkėlimas per IVF.
Pasak Pagalbinių reprodukcinių technologijų draugijos (SART), apytikslė tikimybė pagimdyti gyvą kūdikį po IVF yra tokia:
- Moterims iki 35 metų - 47,8 proc
- Moterų nuo 35 iki 37 metų - 38,4 proc
- 26% moterų nuo 38 iki 40 metų
- 13,5% moterų nuo 41 iki 42 metų
IVF; Pagalbinio apvaisinimo technologija; ART; Mėgintuvėlio kūdikio procedūra; Nevaisingumas - in vitro
Catherino WH. Reprodukcinė endokrinologija ir nevaisingumas. In: Goldman L, Schafer AI, red. Goldman-Cecil medicina. 26-asis leidimas Filadelfija, PA: Elsevier; 2020 m .: 223 skyrius.
Choi J, Lobo RA. In vitro apvaisinimo. In: Lobo RA, Gershenson DM, Lentz GM, Valea FA, red. Išsami ginekologija. 7-asis leidimas Filadelfija, PA: Elsevier; 2017 m.: 43 skyrius.
Amerikos reprodukcinės medicinos draugijos praktikos komitetas; Pagalbinės reprodukcinės technologijos draugijos praktikos komitetas. Rekomendacijos dėl perduodamų embrionų skaičiaus ribų: komiteto nuomonė. „Fertil Steril“. 2017; 107 (4): 901-903. PMID: 28292618 pubmed.ncbi.nlm.nih.gov/28292618/.
„Tsen LC“. Apvaisinimas in vitro ir kitos pagalbinio apvaisinimo technologijos. In: Chestnut DH, Wong CA, Tsen LC ir kt., Red. Kaštono akušerijos anestezija. 6-asis leidimas Filadelfija, PA: Elsevier; 2020 m .: 15 skyrius.